2Instituto Modelo de Cardiología. Córdoba, Argentina
RESUMEN
Introducción: el tendón peroneo lateral largo (PLL) ha emergido como un injerto alternativo para la reconstrucción del ligamento cruzado anterior (LCA). La evidencia respalda su adecuada resistencia, diámetro suficiente y baja morbilidad del sitio dador. Estudios previos han demostrado resultados comparables a los injertos tradicionales en términos de estabilidad y función. Actualmente, persiste la necesidad de evaluar la evolución funcional del tobillo y la rodilla durante el primer año postoperatorio.
Objetivos: presentar nuestra experiencia con el uso del tendón PLL como injerto en la reconstrucción del LCA, evaluando la morbilidad del sitio dador y la evolución funcional del tobillo y la rodilla a 1 año de operado.
Materiales y métodos: se presenta una serie de casos prospectiva que incluyó 86 pacientes sometidos a reconstrucción del LCA entre junio de 2023 y noviembre de 2025, utilizando injerto autólogo de PLL. La función del tobillo se evaluó mediante los puntajes AOFAS y FADI a los 3, 6 y 12 meses postoperatorios. En los pacientes con seguimiento anual se incorporaron los scores IKDC, Tegner y ACL-RSI. Se excluyeron pacientes con inestabilidad crónica de tobillo o pie plano clínico en el lado del injerto.
Resultados: se analizaron 47 pacientes (37 varones y 10 mujeres), con una edad promedio de 31.19 ± 11.64 años. El diámetro medio del injerto fue de 8.68 ± 0.61 mm. La longitud promedio fue de 262.5 ± 4.24 mm en mujeres y de 269.72 ± 7.30 mm en hombres. A los 3 meses, los puntajes AOFAS y FADI fueron 89.10 ± 10.13 y 87.95 ± 11.27; a los 6 meses, fueron 96.53 ± 6.64 y 98.84 ± 3.83; y a los 12 meses, 98.36 ± 3.79 y 98.29 ± 4.24, respectivamente. En los pacientes con seguimiento anual, los valores promedio fueron IKDC 93.4 ± 10.4; Tegner 95.76 ± 7.67; y ACL-RSI 91.87 ± 10.39.
Conclusión: el tendón PLL demostró ser un injerto seguro y eficaz para la reconstrucción del LCA, con baja morbilidad del sitio dador y excelente recuperación funcional del tobillo. Los resultados a 12 meses respaldan su utilidad tanto en reconstrucciones primarias como en cirugías de revisión.
Palabras clave: Peroneo lateral largo; Plástica ligamento cruzado anterior; Retorno al deporte; Evaluación funcional
Nivel de evidencia: IV. Estudio de Cohorte Retrospectivo
Outcomes of Anterior Cruciate Ligament Reconstruction with a Peroneus Longus Tendon Graft
ABSTRACT
Introduction: the peroneus longus tendon (PLT) has emerged as an alternative graft for anterior cruciate ligament (ACL) reconstruction, supported by evidence demonstrating its strength, adequate diameter, and low donor-site morbidity. Reported outcomes are comparable to traditional grafts, with preserved joint stability and favorable functional scores. However, there remains a need to integrate ankle and knee functional assessment during the first postoperative year, considering the biomechanical relationship between both joints and their relevance in return-to-sport decisions.
Objectives: was to present our experience using the PLT as a graft for ACL reconstruction, evaluating donor-site morbidity and the functional evolution of the ankle and knee at 3, 6, and 12 months postoperatively.
Materials and methods: a prospective case series was conducted including 86 patients who underwent ACL reconstruction between June 2023 and November 2025 using autologous PLT grafts. Ankle function was assessed with AOFAS and FADI scores at 3, 6, and 12 months. In patients completing 12-month follow-up, IKDC, Tegner, and ACL-RSI scores were additionally recorded to evaluate knee function and return-to-sport readiness. Patients with chronic ankle instability or clinical flatfoot on the graft-harvest side were excluded.
Results: a total of 47 patients (37 males, 10 females) were analyzed, with a mean age of 31.19 ± 11.64 years. The mean graft diameter was 8.68 ± 0.61 mm. Mean graft length was 262.5 ± 4.24 mm in women and 269.72 ± 7.30 mm in men. At 3 months, mean AOFAS and FADI scores were 89.10 ± 10.13 and 87.95 ± 11.27, respectively. At 6 months, scores improved to 96.53 ± 6.64 and 98.84 ± 3.83, respectively. At 12 months, AOFAS reached 98.36 ± 3.79 and FADI 98.29 ± 4.24. Among patients with one-year follow-up, IKDC averaged 93.4 ± 10.4, Tegner 95.76 ± 7.67, and ACL-RSI 91.87 ± 10.39.
Conclusion: the PLT demonstrated safety and efficacy as an autograft for ACL reconstruction, showing low donor-site morbidity and excellent ankle functional recovery. Twelve-month outcomes confirmed a sustained favorable evolution, supporting its use in both primary and revision ACL reconstructions.
Keywords: Peroneus longus tendon; Anterior cruciate ligament reconstruction; Return to sport; Functional outcomes
Level of Evidence: IV. Retrospective Cohort Study
INTRODUCCIÓN
La lesión del ligamento cruzado anterior (LCA) continúa representando un desafío frecuente en la práctica de la cirugía deportiva debido a su impacto en la estabilidad de la rodilla y en el rendimiento funcional del miembro inferior. La selección del injerto para la reconstrucción sigue siendo uno de los aspectos más debatidos, dado que cada opción posee ventajas biomecánicas particulares, pero también riesgos específicos asociados al sitio donante. Estas consideraciones han impulsado el desarrollo y evaluación de alternativas que permitan reducir la morbilidad y optimizar la recuperación funcional.
Los autoinjertos clásicos —tendón rotuliano, isquiotibiales o tendón cuadricipital— han demostrado resultados predecibles, aunque no están exentos de complicaciones. En el caso del injerto hueso-tendón-hueso, diversos estudios han señalado molestias anteriores de rodilla y síntomas persistentes durante actividades que implican carga prolongada1. Este tipo de limitaciones ha motivado la búsqueda de injertos que preserven estructuras musculares esenciales sin comprometer la resistencia ni la estabilidad ligamentaria.
En este contexto, el tendón peroneo lateral largo (PLL) ha emergido como una alternativa válida para la reconstrucción del LCA. Estudios biomecánicos y evaluaciones clínicas han demostrado que su resistencia, diámetro y comportamiento tensil pueden equipararse a los injertos tradicionalmente utilizados,2 e incluso se ha propuesto que su obtención preserva grupos musculares involucrados en la protección dinámica de la rodilla.
Ensayos clínicos aleatorizados recientes han mostrado que el PLL ofrece resultados funcionales equivalentes a los injertos isquiotibiales en reconstrucciones primarias del LCA, sin diferencias significativas en estabilidad articular ni en puntajes IKDC o Tegner-Lysholm.3,4 De manera complementaria, revisiones sistemáticas han reforzado esta tendencia y destacan que el PLL constituye una alternativa confiable, con evidencia que respalda su desempeño en el corto y mediano plazo.5
Una inquietud frecuente respecto de la toma del PLL es la posible repercusión sobre la función del tobillo, dada su participación en la eversión y en la estabilización del retropié. Sin embargo, series clínicas y cohortes con seguimiento específico han mostrado baja morbilidad del sitio donante, estabilidad conservada y resultados funcionales excelentes evaluados mediante escalas especializadas.6 De manera consistente, estudios con seguimiento hasta el primer año reportan una evolución favorable, tanto en la rodilla como en el tobillo, sin déficit clínicamente relevante de la fuerza eversora.
Sin embargo, a pesar de los avances en la literatura, la mayoría de los trabajos analiza por separado la evolución funcional de la rodilla o del tobillo, sin integrar el desempeño conjunto del miembro inferior. Considerando la interdependencia biomecánica entre ambas articulaciones —particularmente relevante en el retorno deportivo—, resulta necesario evaluar en forma simultánea la recuperación funcional global luego de la reconstrucción con injerto PLL. En ese sentido, planteamos como hipótesis de trabajo que el uso del tendón peroneo lateral largo como autoinjerto para la reconstrucción del LCA no genera deterioro funcional clínicamente significativo del tobillo y permite una recuperación funcional de rodilla comparable a los injertos tradicionales durante el primer año postoperatorio. Para evaluar esta hipótesis, se diseñó una serie de casos prospectiva con seguimiento funcional sistemático del tobillo y la rodilla a los 3, 6 y 12 meses postoperatorios.
Nuestro objetivo fue presentar nuestra experiencia con el uso del tendón PLL como injerto en la reconstrucción del LCA, evaluando la morbilidad del sitio dador y la evolución funcional del tobillo y la rodilla a 1 año de operado.
MATERIALES Y MÉTODOS
El protocolo del presente estudio fue aprobado por el Comité de Ética de nuestra Institución, y todos los pacientes firmaron un consentimiento informado aceptando su participación.
Criterios de inclusiónPacientes sometidos a reconstrucción del ligamento cruzado anterior utilizando un injerto autólogo del tendón peroneo lateral largo (PLL), que hubieran completado un seguimiento clínico y funcional mínimo de 12 meses. Para su inclusión en el análisis, los pacientes tuvieron que haber recibido el alta deportiva a los 8 meses postoperatorios, luego de una resonancia magnética de control que confirmara la indemnidad del injerto, su adecuada integración femoral y tibial, y la ausencia de signos de elongación o falla.
Asimismo, al momento de dicha autorización, todos los pacientes debían presentar estabilidad articular, demostrada mediante la negatividad de las pruebas clínicas: test de cajón anterior, test de Lachman y Pivot shift.
Criterios de exclusiónPacientes con cirugías previas de reconstrucción del ligamento cruzado anterior, aquellos con antecedentes de esguince o inestabilidad crónica de tobillo, y los pacientes con pie plano clínico en el lado correspondiente a la toma del injerto. Estas condiciones pueden alterar la biomecánica del tobillo y modificar la evolución funcional del sitio donante o de la rodilla reconstruida.
Diseño del estudio y poblaciónSe realizó una serie de casos prospectiva que incluyó 86 pacientes sometidos a reconstrucción del ligamento cruzado anterior entre junio de 2023 y noviembre de 2025 en dos instituciones de la ciudad de Córdoba, intervenidos por el mismo equipo quirúrgico. El diagnóstico de lesión del LCA se estableció mediante historia clínica, examen físico y resonancia magnética.
Al requerirse un seguimiento mínimo de 12 meses como criterio de inclusión, solo 47 pacientes alcanzaron dicho plazo al momento del análisis y conformaron la cohorte evaluada. Los restantes pacientes permanecían en seguimiento y no fueron incluidos por no cumplir aún el período mínimo establecido.
Técnica quirúrgicaLa extracción del tendón peroneo lateral largo se realizó mediante un abordaje longitudinal de aproximadamente 2-3 cm sobre la cara lateral distal de la pierna, identificando y protegiendo el nervio peroneo superficial y estructuras neurovasculares adyacentes. Tras la sección distal, la liberación proximal se efectuó mediante stripper tendinoso cerrado. El muñón distal fue suturado al tendón peroneo corto con sutura reabsorbible, con el objetivo de preservar la función eversora del tobillo y minimizar la morbilidad del sitio donante.
La reconstrucción del LCA se llevó a cabo mediante técnica artroscópica anatómica, realizando túneles femoral y tibial en posición anatómica, con fijación femoral mediante dispositivo suspensorio cortical y fijación tibial con tornillo interferencial bioabsorbible.
Protocolo de rehabilitaciónEl protocolo de rehabilitación incluyó movilización precoz desde la primera semana postoperatoria, progresión de carga según tolerancia a partir de la segunda semana y fortalecimiento muscular progresivo del miembro inferior. Se incorporó entrenamiento propioceptivo y neuromuscular de forma sistemática.
El retorno deportivo fue autorizado a partir del octavo mes, condicionado a estabilidad clínica (Lachman y Pivot shift negativos), recuperación funcional adecuada y confirmación imagenológica mediante resonancia magnética que evidenciara correcta integración del injerto.
Escalas de evaluación funcionalPara valorar la morbilidad del sitio donante se empleó la escala AOFAS, herramienta que combina parámetros clínicos y funcionales del pie y tobillo. Este puntaje integra la percepción de dolor del paciente junto con la valoración objetiva realizada por el cirujano, con un rango total de 0 a 100 puntos.
Complementariamente, se utilizó el Foot and Ankle Disability Index (FADI), cuestionario de autoinforme que evalúa limitaciones funcionales del pie y tobillo.
El instrumento está compuesto por 34 ítems distribuidos en dos dominios; en este estudio se analizó únicamente el dominio general, dado que los participantes aún no habían retomado la actividad deportiva al momento de las evaluaciones iniciales. Su puntuación varía entre 0 y 104, donde valores mayores reflejan mejor función.
Adicionalmente, en los pacientes que completaron los 12 meses de seguimiento se incorporaron instrumentos específicos de evaluación funcional de rodilla y retorno deportivo, incluidas la escala de actividad Tegner, el IKDC subjetivo y el índice psicológico de retorno al deporte ACL-RSI. La escala de actividad Tegner fue registrada en su formato original (0-10) y, adicionalmente, expresada como porcentaje respecto al nivel de actividad prelesional del paciente con fines descriptivos.
RESULTADOS
De los 86 pacientes intervenidos durante el período de estudio, 47 cumplieron el criterio de seguimiento mínimo de 12 meses y conformaron la cohorte analizada.
La muestra estuvo compuesta por 37 pacientes de sexo masculino y 10 de sexo femenino, con una edad promedio de 31.19 ± 11.64 años (rango, 15-59 años).
La distribución demográfica se presenta en la Figura 1.
El largo promedio del injerto obtenido fue de 268.19 ± 7.36 mm. Al analizar la longitud del tendón peroneo lateral largo según sexo, se observó que las pacientes mujeres presentaron una longitud media de 262.5 ± 4.24 mm, mientras que en los pacientes varones la longitud media fue de 269.73 ± 7.30 mm, evidenciando una diferencia absoluta de 7.23 mm. Esta diferencia fue estadísticamente significativa, tanto en la prueba t de Student (t = 4.32; p = 0.00042), como en la prueba no paramétrica de Mann–Whitney (U = 990.5; p = 0.0000022), lo que confirma que los injertos provenientes de varones tienden a ser significativamente más largos que los de mujeres (Fig. 2).
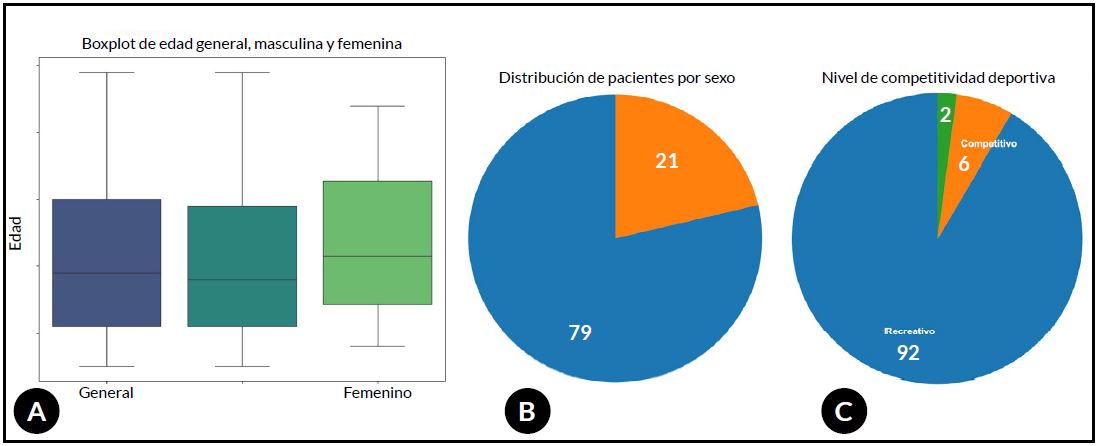
Figura 1. Distribución demográfica de la cohorte evaluada. A) Boxplot de edad de los pacientes incluidos en el estudio (mediana: 29 años; rango intercuartílico: 15-59 años). B) Distribución por sexo, con predominio masculino 79 % hombres vs. 21 % mujeres. (χ² = 34.77; p <0.001). C) Nivel de actividad deportiva de los pacientes, con claro predominio de deportistas amateur (92 %), seguido por deportistas competitivos (6 %) y pacientes sin actividad deportiva (2 %). Esta distribución difirió significativamente de una distribución uniforme entre categorías (χ² = 129.93; p <0.001).
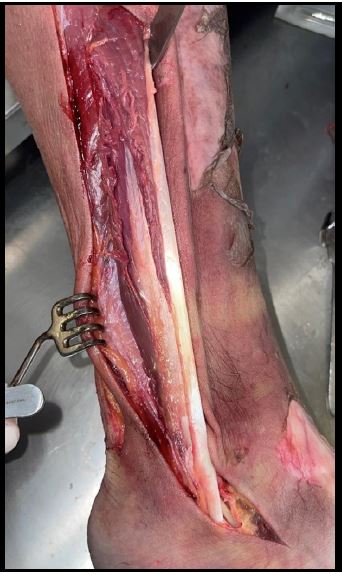
Figura 2. Anatomía del tendón peroneo lateral largo en una disección cadavérica. Se observa su trayecto distal hacia proximal con su relación con las estructuras vecinas en la cara lateral de la pierna. Se observa la longitud obtenida habitualmente para su uso como injerto.
En cuanto al diámetro promedio del tendón, este fue de 8.68 ± 0.61. El diámetro del tendón peroneo lateral largo mostró diferencias significativas entre ambos sexos. En las pacientes mujeres (n = 10), el diámetro medio fue de 8.19 ± 0.57 mm, mientras que en los varones (n = 37) la media alcanzó 8.96 ± 0.47 mm. Esto representa una diferencia absoluta de 0.78 mm, con diámetros consistentemente mayores en los pacientes masculinos. La prueba t de Student para muestras independientes confirmó que esta diferencia fue estadísticamente significativa (t = 5.03; p = 0.000064).
De manera complementaria, la prueba no paramétrica U de Mann–Whitney también mostró diferencias significativas (U = 917.0; p = 0.0000033), corroborando que los injertos provenientes de varones tienden a presentar un mayor diámetro que los de las mujeres (Fig. 3) (Tabla 1).
Evaluación funcional del tobilloRespecto a la evolución funcional del tobillo, los pacientes evaluados a los 3 meses presentaron un puntaje promedio de 89.4 ± 10.6 en AOFAS y 87.2 ± 11.7 en FADI (n = 47), reflejando una recuperación inicial aún incompleta y con variabilidad interindividual esperable en la etapa temprana del postoperatorio.
A los 6 meses se evidenció una mejoría marcada: 97.2 ± 6.9 en AOFAS y 99.1 ± 2.2 en FADI, lo que representa un incremento del 9 % y 14 %, respectivamente, en relación con los valores a 3 meses. A los 12 meses, los puntajes se estabilizaron en valores elevados, con 98.36 ± 3.79 para AOFAS y 98.29 ± 4.24 para FADI, lo que implica una mejora global del 10 % y 13 % respecto de los valores basales. La progresión entre 6 y 12 meses fue más discreta, con variaciones menores al 2 %, esto indica que la mayor parte de la recuperación funcional del tobillo ocurre durante los primeros 6 meses, seguida de una meseta funcional sostenida (Figs. 4 y 5).
El incremento observado entre los 3 y 6 meses no solo resultó estadísticamente significativo, sino que además representó una mejoría clínicamente perceptible, dado el aumento absoluto en los puntajes funcionales y la reducción de la variabilidad interindividual en esta etapa del seguimiento. No se registraron déficits clínicos evidentes en la fuerza eversora ni signos de inestabilidad lateral del tobillo durante el seguimiento clínico.
Evaluación funcional de rodillaEn todos los pacientes, el alta deportiva fue otorgada a los 8 meses posteriores a la cirugía, siguiendo criterios estrictos de estabilidad clínica y confirmación imagenológica. El retorno deportivo se autorizó únicamente cuando los pacientes presentaron test de Lachman y Pivot shift negativos, junto con una resonancia magnética de control que evidenció integridad del injerto, adecuada integración femoral y tibial y ausencia de elongación, edema o signos de falla. Solo quienes cumplían simultáneamente con estos criterios clínicos y radiológicos accedieron al reintegro deportivo.
En la evaluación funcional de rodilla al año postoperatorio, los pacientes presentaron puntajes elevados tanto en la escala de actividad Tegner como en el IKDC subjetivo, lo que demostró una recuperación favorable en la mayoría de los casos.
Figura 3. Imágenes intraoperatorias de reconstrucciones del LCA en pacientes de distinto sexo. A) Hombre. B) Mujer. Si bien en las imágenes no son apreciables las diferencias entre hombres y mujeres, en nuestra serie se registraron valores mayores en varones que en mujeres (p < 0.05).
| Sexo | n | Longitud media (mm) | DE | Mín | Máx | Diámetro medio (mm) | DE | Mín | Máx |
|---|---|---|---|---|---|---|---|---|---|
| Femenino | 10 | 258.44 | 9.78 | 230 | 270 | 8.19 | 0.57 | 7.0 | 9.0 |
| Masculino | 37 | 269.49 | 6.41 | 240 | 290 | 8.96 | 0.47 | 8.0 | 10.0 |
PLL: peroneo lateral largo. DE: desviación estándar
El puntaje Tegner a 1 año arrojó una distribución concentrada en valores altos, con una media de 9.4 ± 1.0 (equivalente al 94 % del nivel de actividad prelesional), un valor mínimo de 5.5 y un máximo de 10. El análisis por cuartiles evidenció una tendencia hacia los niveles superiores de la escala: el 25 % de los pacientes alcanzó valores iguales o superiores a 9.4, la mediana fue de 9.5 y el 75 % registró 10; esto indica que al menos tres cuartas partes de la cohorte retornaron a niveles elevados de desempeño funcional. La concentración de resultados en los rangos superiores es compatible con un retorno satisfactorio a la actividad deportiva (Fig. 6A).
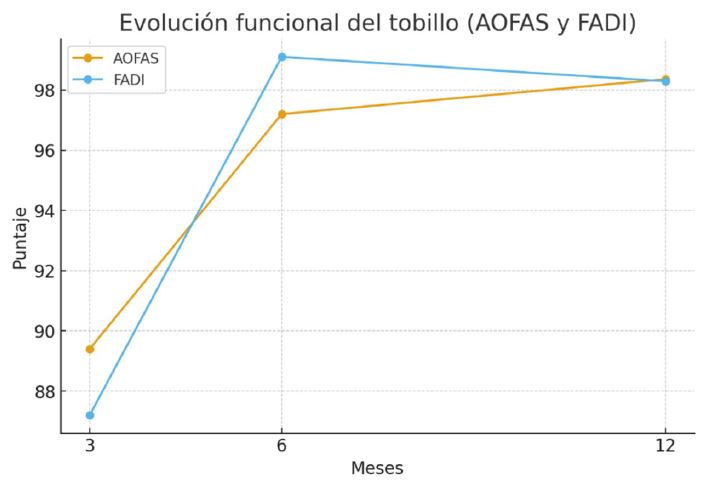
Figura 4. Progresión de los puntajes AOFAS y FADI a los 3, 6 y12 meses. La mayor mejoría se observa entre los 3 y 6 meses, con estabilización de los valores hacia el primer año postoperatorio.
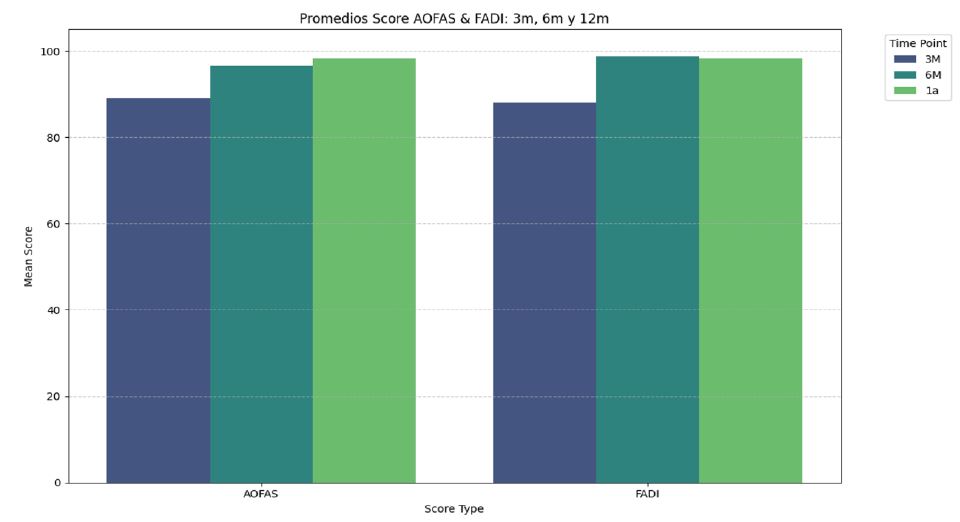
Figura 5. Evolución de los puntajes funcionales del tobillo según los scores AOFAS y FADI a los 3, 6 y 12 meses postoperatorios. Ambos scores muestran una mejoría significativa entre los 3 y 6 meses (AOFAS: p = 3.5 × 10-12; FADI: p = 9.8 × 10-11), marcada en el gráfico con anotaciones de significancia p <0.001. No se observaron diferencias estadísticamente significativas entre los 6 y 12 meses (AOFAS: p = 0.068; FADI: p = 0.095), lo que indica que la recuperación funcional se estabiliza hacia el sexto mes.
De manera similar, el IKDC subjetivo a 1 año evidenció un comportamiento funcional positivo, con una media de 92.76 ± 12.12, un mínimo de 56.3 y un máximo de 100. La mediana fue de 97.7, con cuartiles en 96.55 (P25) y 97.7 (P75), lo que demuestra que la mayoría de los pacientes presentaron una percepción subjetiva de estabilidad, función y síntomas cercana a la normalidad. La distribución del IKDC exhibió una ligera dispersión en valores intermedios, aunque la mayor parte de la cohorte se agrupó en rangos óptimos (Fig. 6B).
En la evaluación psicológica del retorno deportivo mediante el ACL-RSI a 12 meses postoperatorios, los pacientes presentaron un puntaje promedio de 91.76 ± 11.74, con valores que oscilaron entre 65 y 100. El análisis de la distribución mostró un cuartil inferior (P25) de 93, una mediana (P50) también de 93 y un cuartil superior (P75) de 100, evidenciando una concentración de puntajes en rangos altos. La distribución completa del ACL-RSI puede observarse en la Fig. 6C.
En este grupo no se registraron rerroturas al momento del examen. Estos resultados confirman una evolución satisfactoria sostenida en el tiempo, tanto en lo funcional como en lo subjetivo.
En conjunto, la evolución funcional del tobillo mostró un patrón de mejoría progresiva a lo largo del seguimiento, con valores que se consolidaron en rangos altos al año de la cirugía. Paralelamente, las evaluaciones de rodilla realizadas a los 12 meses evidenciaron puntajes elevados en todas las escalas aplicadas, tanto en actividad física como en función subjetiva y disposición psicológica para el retorno deportivo. Las distribuciones de cada uno de los instrumentos empleados se mantuvieron concentradas en los rangos superiores de sus respectivas escalas, sin variaciones relevantes entre los diferentes métodos de evaluación (Tabla 2).
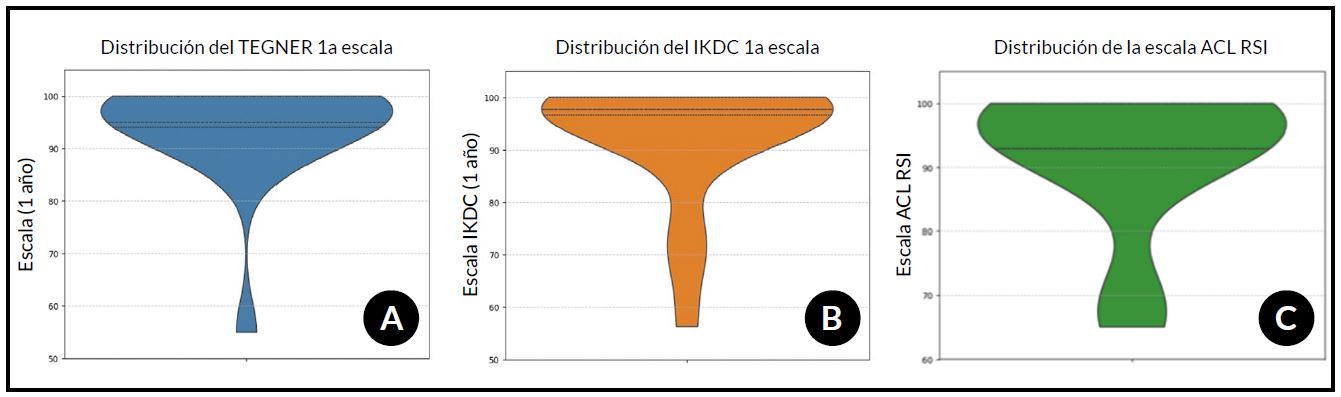
Figura 6. Distribución de los puntajes funcionales y psicológicos de rodilla a 12 meses de seguimiento. A) Escala de Tegner, presentó una media de 94.05 ± 10.41, con un rango entre 55 y 100. B) Score de IKDC con una media de 92.76 ± 12.12, con valores que oscilaron entre 56.3 y 100. En ambas escalas funcionales, los valores de cuartiles evidenciaron una marcada tendencia hacia resultados funcionales altos en la mayoría de los pacientes. C) Distribución del puntaje ACL-RSI a 1 año postoperatorio, representando la dimensión psicológica del retorno al deporte. Se muestran los valores mínimos, máximos, la media, la desviación estándar y los cuartiles correspondientes en la cohorte evaluada.
| Escala | 3 meses | 6 meses | 12 meses |
|---|---|---|---|
| AOFAS | 89.4 ± 10.6 | 97.2 ± 6.9 | 100.0 ± 0.0 |
| FADI | 87.2 ± 11.7 | 99.1 ± 2.2 | 98.3 ± 3.2 |
| IKDC | - | - | 93.4 ± 10.4 |
| Tegner | - | - | 9.63 ± 0.39 |
| ACL-RSI | - | - | 86.0 ± 17.5 |
DISCUSIÓN
La elección del injerto para la reconstrucción del LCA continúa siendo un desafío debido a la ausencia de un material que combine de manera ideal la resistencia mecánica, la disponibilidad, recuperación funcional rápida y la baja morbilidad del sitio donante. Si bien los autoinjertos clásicos como el H-T-H, los tendones isquiotibiales y el tendón cuadricipital han demostrado eficacia, cada uno presenta limitaciones bien documentadas en términos de dolor anterior de rodilla, déficit muscular o variabilidad en el diámetro final del injerto.7 En este contexto, el tendón peroneo lateral largo (PLL) ha emergido como una alternativa capaz de reducir estas desventajas, ofreciendo un equilibrio entre propiedades biomecánicas adecuadas y menor impacto sobre estructuras periarticulares.8
Resultados funcionales del tobillo y morbilidad del sitio donanteEn nuestra serie, la evolución funcional del tobillo mostró una mejoría sostenida entre los 3, 6 y 12 meses, alcanzando valores elevados en AOFAS y FADI al año del procedimiento. Este comportamiento coincide con estudios biomecánicos que han demostrado que la resección del PLL no altera de manera significativa la fuerza de eversión ni compromete la estabilidad lateral del tobillo, incluso al evaluar torque y fuerza isocinética en dorsiflexión y eversión. De manera concordante, He et al. reportaron ausencia de diferencias funcionales entre el tobillo donante y el contralateral en términos de movilidad, estabilidad y fuerza tras la utilización del PLL como injerto en la reconstrucción del LCA, respaldando una recuperación segura del complejo peroneo-plantar.9
En contraste, Cakar et al. describieron una tasa global de complicaciones del 18 % tras la toma del PLL, predominantemente parestesias en el borde dorsolateral del pie, aunque sin impacto sobre los puntajes funcionales del tobillo, cuyos valores AOFAS se mantuvieron elevados en el seguimiento a largo plazo (98.7 ± 3.3).10 En nuestra serie no se registraron déficits neurológicos ni inestabilidades, lo cual sugiere que, bajo una técnica cuidadosa y estandarizada, la morbilidad asociada puede minimizarse considerablemente.
La estabilidad de los puntajes funcionales a 12 meses en nuestro trabajo refuerza la noción de que el PLL puede extraerse sin comprometer la función del tobillo, hallazgo que ha sido corroborado por estudios in vivo y ensayos biomecánicos previos.11
Más allá de la significancia estadística observada en la progresión de los puntajes funcionales, la magnitud del cambio entre los 3 y 6 meses representa una mejoría clínicamente relevante, dado el incremento absoluto en los valores de AOFAS y FADI y la posterior estabilización en rangos cercanos al máximo de la escala. Esto sugiere que la recuperación del tobillo no solo es cuantificable desde el punto de vista estadístico, sino también funcionalmente perceptible para el paciente.
Resultados funcionales de rodillaEn cuanto a la función de rodilla, nuestra serie mostró valores altos en IKDC, Tegner y ACL-RSI al año, distribuciones consistentes con una restauración adecuada de la estabilidad y rendimiento del miembro inferior. Nguyen et al. demostraron que la resistencia tensil del PLL, incluso en configuración doble, es comparable a la de los injertos de isquiotibiales y superior a la del LCA nativo, lo cual respalda su capacidad para soportar las cargas funcionales típicas del retorno deportivo.12,13
Además, estudios prospectivos recientes, como el de Soleymanha et al., evidencian que los pacientes sometidos a reconstrucción del LCA con PLL obtienen resultados funcionales equivalentes a los del tendón cuadricipital, con tiempos de recuperación similares y adecuada estabilidad articular en seguimientos intermedios.14 Estos hallazgos coinciden con nuestra cohorte, donde la recuperación funcional medida por Tegner e IKDC mostró patrones homogéneos y sin presencia de laxitud o signos de fallo del injerto. En nuestra serie, los altos valores alcanzados en IKDC y Tegner al año de seguimiento, junto con la ausencia de rerroturas, respaldan la capacidad del PLL para restaurar la estabilidad y el rendimiento funcional del miembro inferior en el corto plazo.
Por otro lado, Sherman y Banffy señalaron que un injerto ideal debe combinar resistencia mecánica, mínima morbilidad y rápida incorporación biológica.15 En este sentido, los resultados observados en nuestra serie sugieren que el PLL cumple favorablemente con estos criterios, ya que permitió obtener injertos de diámetros adecuados, con buena integración clínica y ausencia de complicaciones relevantes o fallos mecánicos durante el primer año postoperatorio.
Integración de los resultados y consideraciones finalesAl analizar conjuntamente la evolución del tobillo y la función de rodilla, se observa que el uso del PLL como autoinjerto no solo mantiene una excelente performance del sitio donante, sino que también ofrece resultados competitivos en cuanto a estabilidad y funcionalidad de la rodilla, comparable con los autoinjertos tradicionales. La ausencia de déficit clínicos significativos en el tobillo, combinada con puntuaciones elevadas en IKDC, Tegner y ACL-RSI, respalda la seguridad del procedimiento y su potencial aplicación en contextos donde se requieren alternativas a los injertos habituales, como cirugías de revisión, atletas de alto rendimiento o pacientes con contraindicaciones para la toma de isquiotibiales (Fig. 7).
En conjunto, nuestros resultados amplían la evidencia disponible y respaldan el uso del PLL como una alternativa viable, con baja morbilidad del sitio donante y adecuada capacidad para restaurar la función global del miembro inferior en el corto plazo. No obstante, estos hallazgos deben interpretarse en el contexto del diseño del estudio y su nivel de evidencia.
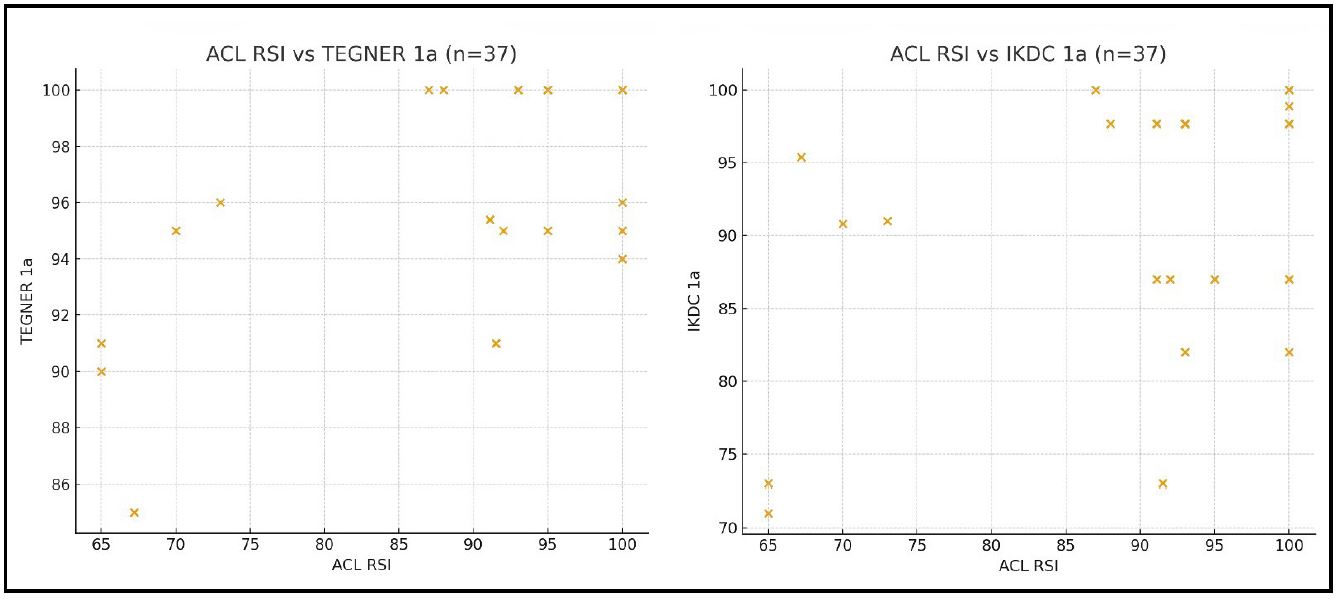
Figura 7. Asociación entre disposición psicológica para el retorno deportivo (ACL – RSI) y la función de la rodilla al año, evaluado mediante las escalas de Tegner (izquierda) y el score de IKDC (derecha). Las cruces corresponden a los resultados individuales de los pacientes.
El presente trabajo presenta limitaciones inherentes a su diseño. En primer lugar, se trata de una serie de casos prospectiva sin grupo control comparativo, lo que corresponde a un nivel de evidencia IV. En segundo lugar, el análisis incluyó únicamente a los pacientes que alcanzaron un seguimiento mínimo de 12 meses al momento del corte, por lo que no representa aún la totalidad de la cohorte intervenida en el período analizado.
Asimismo, no se realizaron evaluaciones instrumentales objetivas de fuerza muscular mediante dinamometría o estudios isocinéticos, lo que podría aportar mayor precisión en la valoración funcional del sitio donante.
Finalmente, el seguimiento se limita al primer año postoperatorio, por lo que no es posible establecer conclusiones sobre la evolución a largo plazo.
CONCLUSIÓN
El tendón PLL demostró ser un injerto seguro y eficaz para la reconstrucción del LCA, con baja morbilidad del sitio dador y excelente recuperación funcional del tobillo. Los resultados a 12 meses respaldan su utilidad tanto en reconstrucciones primarias como en cirugías de revisión.
REFERENCIAS
- Kartus J, Movin T, Karlsson J. Donor-site morbidity and anterior knee problems after anterior cruciate ligament reconstruction using autografts. Arthroscopy. 2001;17(9):971-80
- Butt UM, Khan ZA, Amin A, Shah IA, Iqbal J, Khan Z. Peroneus Longus Tendon Harvesting for Anterior Cruciate Ligament Reconstruction. JBJS Essent Surg Tech. 2022;12(2):e20.00053
- Shi FD, Hess DE, Zuo JZ, et al. Peroneus Longus Tendon Autograft is a Safe and Effective Alternative for Anterior Cruciate Ligament Reconstruction. J Knee Surg. 2019;32(8):804-811
- Saeed UB, AwanJ, ManzoorB. Comparison of doublé Peroneus Longuswith Quadrupled Hamstring in Primary Anterior Cruciate Ligament Reconstruction. J Pak Orthop Assoc 2021;33(4):145-151
- Quinn M, Byrne RA, Albright JA, et al. Peroneus Longus Tendon Autograft May Present a Viable Alternative for Anterior Cruciate Ligament Reconstruction: A Systematic Review. Arthroscopy. 2024;40(4):1366-1376.e1
- Hossain GMJ, Islam MS, Rahman Khan MM, et al. A prospective study of arthroscopic primary ACL reconstruction with ipsilateral peroneus longus tendon graft: Experience of 439 cases. Medicine (Baltimore). 2023;102(9):e32943
- Baawa-Ameyaw J, Plastow R, Begum FA, Kayani B, Jeddy H, Haddad F. Current concepts in graft selection for anterior cruciate ligament reconstruction. EFORT Open Rev. 2021;6(9):808-815
- Joshi S, Shetty UC, Salim MD, Meena N, Kumar RS, Rao VKV. Peroneus Longus Tendon Autograft for Anterior Cruciate Ligament Reconstruction: A Safe and Effective Alternative in Nonathletic Patients. Niger J Surg. 2021;27(1):42-47
- He J, Tang Q, Ernst S, et al. Peroneus longus tendon autograft has functional outcomes comparable to hamstring tendón autograft for anterior cruciate ligament reconstruction: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc. 2021;29(9):2869-2879
- Cakar A, Kose O, Selcuk H, Egerci OF, Tasatan E, Dogruoz F. Complications of peroneus longus tendon harvesting: a retrospective review of 82 cases. Arch Orthop Trauma Surg. 2023;143(11):6675-6684
- Shi FD, Hess DE, Zuo JZ, et al. Peroneus Longus Tendon Autograft is a Safe and Effective Alternative for Anterior Cruciate Ligament Reconstruction. J Knee Surg. 2019;32(8):804-811
- Gök B, Kanar M, Tutak Y. Peroneus Longus vs Hamstring Tendon Autografts in ACL Reconstruction: A Comparative Study of 106 Patients’ Outcomes. Med Sci Monit. 2024;30:e945626
- Nguyen Hoang Q, Nguyen Manh K. Anatomical and Biomechanical Characteristics of Peroneus Longus Tendon: Applications in Knee Cruciate Ligament Reconstruction Surgery. Adv Orthop. 2023:2018363
- Soleymanha M, Soleymani Nejad A, Keyhani S, Vosoughi F, LaPrade RF, Tollefson LV. Peroneus longus tendon harvest for ACL reconstruction yields good functional outcome of the ankle: A systematic review and meta-Analysis. Knee Surg Sports Traumatol Arthrosc. 2025 Sep 30
- Sherman OH, Banffy MB. Anterior cruciate ligamentreconstruction: which graft is best? Arthroscopy. 2004;20(9):974-80