2Servicio de Ortopedia y Traumatología, Hospital San Vicente de Paul. Ibarra, Ecuador.
3Servicio de Ortopedia y Traumatología, Instituto Nacional de Rehabilitación LGII. México.
4Servicio de Ortopedia y Traumatología, Hospital Vozandes. Quito, Ecuador.
5Servicio de Ortopedia y Traumatología, Clínica Arthros. Quito, Ecuador.
RESUMEN
El síndrome doloroso trocantérico mayor (SDTM) es una causa común, aunque frecuentemente subestimada, de dolor crónico en la cadera lateral. Tradicionalmente vinculado a la bursitis trocantérica, los avances en anatomía funcional e imagenología han reposicionado a la tendinopatía glútea como el eje patológico central, con inflamación bursátil secundaria, o sin esta. En este contexto, se presenta una revisión integral y basada en la evidencia sobre los mecanismos fisiopatológicos, las estrategias de evaluación clínica e imagenológica y las opciones terapéuticas disponibles, con especial énfasis en la afectación de los tendones glúteos.
Se realizó una revisión narrativa conforme a las recomendaciones STROBE. La búsqueda bibliográfica incluyó lo publicado entre 2018 y 2025 en las bases de datos PubMed, Embase, Scopus y Web of Science. Se seleccionaron estudios clínicos, revisiones sistemáticas y consensos de expertos enfocados en SDTM o tendinopatía glútea. La síntesis se organizó en torno a 5 ejes temáticos: biomecánica, presentación clínica, diagnóstico por imagen, intervenciones no quirúrgicas y abordajes quirúrgicos.
La tendinopatía glútea se reconoce actualmente como el principal determinante del SDTM, con presentación típica de dolor lateral de cadera que se exacerba con actividades de carga. El diagnóstico se basa en la evaluación clínica y estudios de imagen, especialmente resonancia magnética. El tratamiento conservador logra resultados eficaces en la mayoría de los casos. Aquellos refractarios con roturas tendinosas confirmadas pueden beneficiarse de reparación quirúrgica, donde se destaca la técnica endoscópica por sus buenos resultados y menor morbilidad. A pesar de los datos alentadores, persiste la falta de estudios comparativos de alta calidad. En consecuencia, el SDTM debe entenderse como el resultado de la interacción entre degeneración tendinosa, alteraciones biomecánicas y desbalance neuromuscular. Un enfoque escalonado y centrado en el paciente, que integre detección precoz, tratamiento individualizado y adecuada selección quirúrgica parece ofrecer los mejores resultados clínicos.
Palabras clave: Síndrome doloroso trocantérico mayor; Tendinopatía glútea; Rotura del glúteo medio; Fisioterapia; Plasma rico en plaquetas; Terapia por ondas de choque; Resonancia magnética; Reparación endoscópica
Nivel de evidencia: V. Revisión Narrativa
Gluteal Tendinopathy and Greater Trochanteric Pain Syndrome: Beyond Bursitis. Review of Current Concepts in Diagnosis and Management
ABSTRACT
Greater trochanteric pain syndrome (LTPS) is a common, though frequently underestimated, cause of chronic lateral hip pain. Traditionally linked to trochanteric bursitis, advances in functional anatomy and imaging have repositioned gluteal tendinopathy as the central pathological axis, with or without secondary bursal inflammation.
In this context, we present a comprehensive, evidence-based review of pathophysiological mechanisms, clinical and imaging assessment strategies, and available therapeutic options, with particular emphasis on gluteal tendon involvement.
A narrative review was conducted according to the STROBE guidelines. The literature search included publications from 2018 to 2025 in the PubMed, Embase, Scopus, and Web of Science databases. Clinical studies, systematic reviews, and expert consensus statements focused on LTPS or gluteal tendinopathy were selected.
The synthesis was organized around five thematic axes: biomechanics, clinical presentation, diagnostic imaging, non-surgical interventions, and surgical approaches.
Gluteal tendinopathy is currently recognized as the main determinant of temporomandibular joint dysfunction (TMD), with a typical presentation of lateral hip pain that is exacerbated by weight-bearing activities. Diagnosis is based on clinical evaluation and imaging studies, especially magnetic resonance imaging (MRI). Conservative treatment achieves effective results in most cases. Those refractory to conservative treatment with confirmed tendon ruptures may benefit from surgical repair, with the endoscopic technique standing out for its good results and lower morbidity. Despite encouraging data, a lack of high-quality comparative studies persists.
Consequently, TMD should be understood as the result of the interaction between tendon degeneration, biomechanical alterations, and neuromuscular imbalance. A stepwise, patient-centered approach that integrates early detection, individualized treatment, and appropriate surgical selection appears to offer the best clinical outcomes.
Keywords: Greater trochanteric pain syndrome; Gluteal tendinopathy; PRP; Shockwave therapy; MRI; Hip abductor repair; Endoscopic surgery
Level of Evidence: V. Narrative Revision
INTRODUCCIÓN
El síndrome doloroso trocantérico mayor (SDTM) es una condición común, multifactorial y frecuentemente subdiagnosticada que provoca dolor crónico en la región lateral de la cadera. Afecta mayormente a mujeres de mediana edad o mayores, generando un impacto funcional relevante. Tradicionalmente, se atribuía a bursitis trocantérica aislada, por lo que el tratamiento se centraba en la inflamación de la bursa. Sin embargo, estudios recientes en imagenología, histopatología y biomecánica han modificado este enfoque reconociendo que la tendinopatía de los tendones glúteo medio y menor es la base principal del SDTM, mientras que la inflamación bursal es secundaria o concomitante.1-3
Epidemiológicamente, su prevalencia en mujeres mayores de 50 años oscila entre 10 y 25 %. Su etiología es compleja, con factores intrínsecos como la degeneración tendinosa, y extrínsecos como alteraciones de la marcha, inestabilidad pélvica, discrepancias en longitud de miembros, obesidad y retracción de la banda iliotibial. Además, la disfunción neuromuscular y debilidad glútea contribuyen a la persistencia del cuadro, sugiriendo un compromiso más amplio del sistema lumbopélvico.2-5
Clínicamente, el dolor se presenta de forma insidiosa, y empeora con actividades de carga o al recostarse sobre el lado afectado. La exploración revela sensibilidad en el trocánter mayor y dolor a la abducción resistida o apoyo monopodal, aunque estas maniobras no son específicas, con riesgo de confusión diagnóstica con patologías intraarticulares o lumbares.2-4 El diagnóstico requiere una evaluación clínica completa y apoyo con estudios de imagen. Las radiografías descartan alteraciones óseas, pero son limitadas para partes blandas. Por su sensibilidad, la resonancia magnética es la prueba de elección para identificar lesiones tendinosas y bursitis.3-5
El tratamiento ha evolucionado desde infiltraciones corticosteroides hacia un enfoque multimodal centrado en la tendinopatía, con fisioterapia enfocada en carga excéntrica, reeducación neuromuscular y estabilización lumbopélvica como primera línea. Terapias complementarias como ondas de choque y biológicos (p. ej., plasma rico en plaquetas) muestran beneficios potenciales.4-6
Este trabajo ofrece una síntesis crítica del SDTM, abordando su fisiopatología, diagnóstico y tratamiento, con el fin de clarificar conceptos, detectar lagunas y proponer un manejo integral de esta condición común, aunque a menudo subestimada.4-6 En este marco, se presenta una revisión narrativa actualizada y basada en la evidencia sobre el síndrome doloroso trocantérico mayor, destacando el papel central de la tendinopatía glútea por sobre la bursitis aislada. Se abordan de manera integrada la fisiopatología, los factores de riesgo, la presentación clínica, las herramientas diagnósticas por imagen y las opciones terapéuticas actuales, tanto conservadoras como quirúrgicas, con el fin de mejorar la precisión diagnóstica y ofrecer un marco práctico para la toma de decisiones clínicas orientadas a resultados funcionales favorables.
METODOLOGÍA
Se llevó a cabo una revisión narrativa de la literatura publicada entre 2018 y 2025 en bases de datos biomédicas relevantes (PubMed, Embase, Scopus y Web of Science), con el objetivo de integrar los aspectos fisiopatológicos, diagnósticos y terapéuticos del síndrome doloroso trocantérico mayor (SDTM) en un marco clínico aplicable. Se utilizaron descriptores MeSH y términos clave combinados con operadores booleanos para identificar estudios clínicos, revisiones sistemáticas y ensayos relevantes sobre tendinopatía glútea, dolor lateral de cadera y tratamientos conservadores y quirúrgicos. Tras aplicar criterios de inclusión y exclusión, se seleccionaron estudios que abordaron el SDTM en población humana adulta con énfasis en fisiopatología, diagnóstico o manejo. La información fue sintetizada temáticamente en 5 dominios clínicos, sin metaanálisis formal debido a la heterogeneidad metodológica, y se complementó con guías de práctica clínica y literatura especializada para ofrecer una visión integral, práctica y basada en evidencia.
Fisiopatología y biomecánicaLos músculos glúteo medio y menor, principales estabilizadores dinámicos de la pelvis, presentan una arquitectura anatómica y función biomecánica que los hacen especialmente vulnerables a cargas de compresión y cizallamiento durante la marcha.4-6 Su rol excede la abducción de cadera, ya que controlan la inclinación pelviana y estabilizan el eje de carga en bipedestación, enfrentando fuerzas que triplican el peso corporal.7-11
Su estructura tendinosa, análoga a la del manguito rotador del hombro, los predispone a degeneración, particularmente en la porción anterior del glúteo medio.7-8
La disfunción de estos tendones altera la mecánica de la marcha y perpetúa patrones compensatorios que intensifican la sobrecarga articular.7-9 Factores extrínsecos, como desequilibrios pélvicos e intrínsecos, como el envejecimiento y el hipoestrogenismo afectan negativamente la integridad tendinosa.10
Histológicamente, el proceso es degenerativo más que inflamatorio, lo que ha desplazado el enfoque terapéutico hacia estrategias regenerativas.11-14 La compresión sostenida y los déficits de activación neuromuscular completan un cuadro fisiopatológico multifactorial que justifica abordajes individualizados basados en la mecánica y la biología tendinosa.10-12 Todo se puede fortalecer al comprender la biomecánica de la región glútea, como se lo ha resumido y ejemplificado en la Fig. 1.
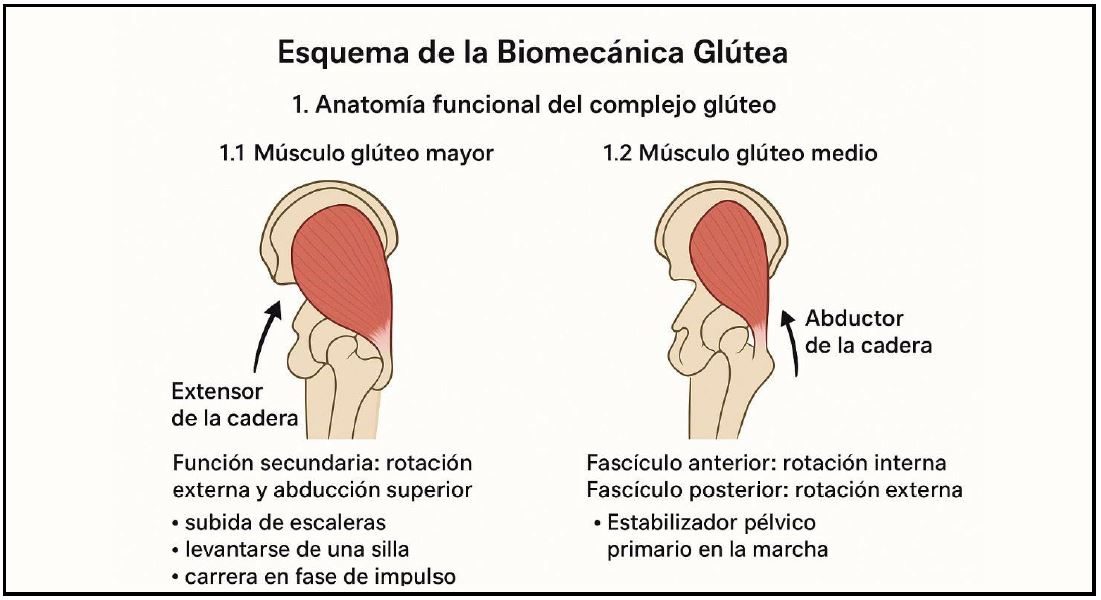
Figura 1. Esquema de biomecánica glútea.
El síndrome doloroso trocantérico mayor (SDTM) se manifiesta con dolor crónico lateral de cadera, agravado por actividades que cargan los tendones glúteos, y puede asociarse a debilidad subjetiva sin déficits neurológicos frecuentes.12-14
La exploración clínica incluye sensibilidad en el trocánter mayor, observación de la marcha y maniobras de flexión, abducción y rotación externa (FABER, las siglas por su nombre en inglés), de flexión, aducción, rotación interna contra resistencia (FADIR, las siglas por su nombre en inglés) y Trendelenburg, que aportan información aunque no son diagnósticas por sí solas.15-17 El diagnóstico diferencial abarca radiculopatía lumbar, artrosis, síndrome de la banda iliotibial, piriforme y disfunción sacroilíaca.18-20 Las imágenes, especialmente la resonancia magnética, son esenciales para su confirmación y evaluar tendones y bursa, complementadas por ecografía y estudios electrodiagnósticos cuando es necesario.12-14
Un enfoque clínico e imagenológico integral es fundamental para un diagnóstico preciso y tratamiento adecuado, evitando retrasos y discapacidad prolongada.13-15
Imágenes: el rol de la ecografía y la resonancia magnéticaComo mencionáramos, la imagenología es clave en el diagnóstico, estadificación y planificación del tratamiento del síndrome doloroso trocantérico mayor (SDTM), dada la complejidad anatómica y la superposición con otras patologías. El SDTM incluye afectación de tendones del glúteo medio y menor, sus entesis y bursas que requieren técnicas de imagen de alta resolución. La ecografía musculoesquelética (US-MS) y la resonancia magnética (RNM) son las modalidades más usadas y validadas; su combinación mejora la precisión diagnóstica y guía el manejo conservador y quirúrgico.13-15 (Fig. 2).
Ecografía musculoesqueléticaEs una técnica dinámica, portátil y sin radiación que ofrece visualización en tiempo real de estructuras superficiales con alta resolución espacial. Es muy útil en la evaluación inicial del dolor lateral de cadera por su accesibilidad, bajo costo y capacidad para valorar estructuras en movimiento. Permite observar claramente tendones glúteo medio y menor, bursa trocantérica y banda iliotibial, detectando signos característicos en SDTM como engrosamiento hipoecoico, pérdida de arquitectura fibrilar, cambios entesopáticos, discontinuidad tendinosa y distensión bursal con hiperemia o sin esta.13-15
Además, la US-MS facilita estudios dinámicos para identificar fenómenos como resalte, impingement y excursión tendinosa activa, aportando información funcional no disponible en modalidades estáticas. El Doppler puede mostrar aumento vascular correlacionado con cronicidad y actividad del proceso y podría predecir menor respuesta al tratamiento conservador.16-20
La US-MS es especialmente valiosa para intervenciones guiadas por imagen, permitiendo infiltraciones precisas de corticosteroides, ácido hialurónico o plasma rico en plaquetas en bursa o espacio peritendinoso, mejorando la eficacia y seguridad en comparación con técnicas a ciegas.2,4,6
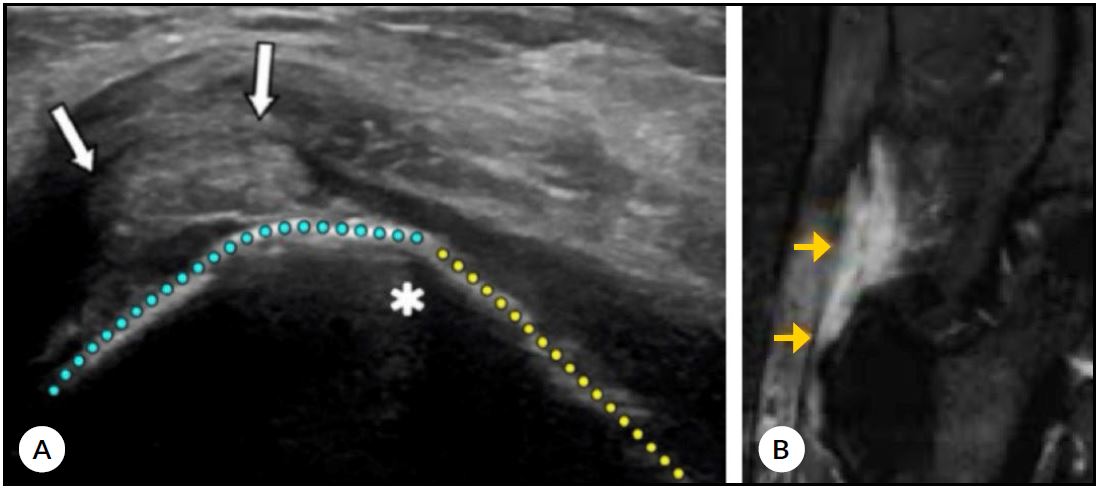
Figura 2. A) Ecografía musculoesquelética longitudinal del trocánter mayor que evidencia engrosamiento e hipoecogenicidad del tendón del glúteo medio con pérdida de la arquitectura fibrilar (flecha superior) y distensión de la bursa trocantérica superficial (flecha lateral). Línea punteada: azul, delimita el contorno óseo; amarilla, el trayecto tendinoso. Asterisco (*): sombra acústica profunda. B) Resonancia magnética con hiperintensidad en la inserción del tendón del glúteo medio (flechas), compatible con tendinopatía o rotura parcial, asociada a cambios inflamatorios peritendinosos y bursales.
Sus limitaciones incluyen dependencia del operador, dificultad en obesidad o variantes anatómicas, y la incapacidad para evaluar atrofia muscular o infiltración grasa, importantes para la planificación quirúrgica.
No obstante, en manos expertas muestra alta correlación con RNM en lesiones superficiales y bursales, consolidándose como herramienta de primera línea, especialmente en consulta ambulatoria o contextos con recursos limitados.1,8
Resonancia nuclear magnética (RNM)Es el estándar para evaluar el síndrome doloroso trocantérico mayor (SDTM) por su alta resolución y capacidad multiplanar, permite visualizar estructuras superficiales y profundas. Identifica engrosamiento e hiperseñal tendinosa, roturas parciales y completas, cambios entesopáticos, infiltración grasa, atrofia muscular y colecciones bursales.1,8,18 Además, excluye patologías asociadas como lesiones labrales o pinzamiento femoroacetabular, por lo que es crucial en casos atípicos o refractarios.16-18 Secuencias específicas (PD-FS, T2-FS) y planos coronales oblicuos optimizan la detección de lesiones. En estadios avanzados detecta fibrosis y adherencias peritrocantéricas.
La RNM también aporta datos clave para planificar cirugías, evaluando tamaño y retracción del defecto, calidad del tejido y grado de infiltración grasa, factores que guían la elección del procedimiento quirúrgico.18-20
Manejo conservadorEl manejo conservador del síndrome doloroso trocantérico mayor (SDTM) es la primera opción cuando no hay roturas graves o infiltración grasa avanzada.
Busca aliviar el dolor, restaurar función y corregir factores modificables mediante fisioterapia, educación, control de peso y, en algunos casos, infiltraciones o tratamientos biológicos.20
La fisioterapia se centra en fortalecer los abductores de cadera con ejercicios progresivos, reeducación neuromuscular y corrección postural; el programa se adapta según la tolerancia para evitar sobrecarga o inmovilidad.12,15
La educación explica el origen mecánico del dolor y promueve el manejo adecuado de la carga, evitando posturas y actividades que compriman el tendón, manteniendo actividad tolerable al dolor.11,14-16
El control del peso y el tratamiento de comorbilidades como diabetes son fundamentales para reducir la inflamación y mejorar la recuperación.16-18
Terapias infiltrativas y tratamiento adyuvante no invasivoLas infiltraciones ecoguiadas con corticosteroides en la bursa trocantérica o espacio peritendinoso ofrecen alivio rápido, especialmente en bursitis o dolor intenso que limita la rehabilitación, gracias a su efecto antiinflamatorio. Sin embargo, no se recomienda su administración repetida, debido al riesgo de daño tendinoso, como inhibición de colágeno y mayor riesgo de rotura.21
El plasma rico en plaquetas (PRP) es un tratamiento biológico emergente que promueve la regeneración tendinosa mediante factores de crecimiento y modulación inflamatoria. Aunque los resultados son prometedores, la evidencia es variable y su uso se limita a casos refractarios como terapia adyuvante.21
Otras terapias inyectables como tenocitos autólogos, concentrado de médula ósea (BMAC, las siglas por su nombre en inglés) y exosomas están en estudio y aún son experimentales en SDTM.21
Terapia por ondas de choque extracorpóreas (ESWT)La terapia por ondas de choque extracorpóreas (ESWT, las siglas por su nombre en inglés) es una modalidad no invasiva que ha demostrado eficacia en diversas tendinopatías crónicas, incluido el SDTM. La aplicación de ondas acústicas focales o radiales sobre la región afectada desencadena respuestas biológicas que favorecen la reparación tendinosa. Estas pueden ser:
- Neovascularización que mejora el aporte sanguíneo al tendón.
- Estimulación de la proliferación tenocítica y aumento en la expresión de factores de crecimiento.
- Modulación de vías nociceptivas con efecto analgésico clínico.
Revisiones sistemáticas han reportado evidencia de calidad moderada en cuanto a su efectividad para reducir el dolor y mejorar la función en pacientes refractarios al tratamiento convencional. El protocolo estándar consiste en 3 a 5 sesiones semanales, con bajo riesgo de eventos adversos. Esta técnica es particularmente útil en pacientes con contraindicaciones quirúrgicas o que prefieren evitar tratamientos inyectables.22
Duración del tratamiento y resultados esperadosEl tratamiento conservador del SDTM suele ser efectivo en un período de 8 a 12 semanas, con mejoras adicionales hasta los 6 meses en casos crónicos o severos.
El éxito terapéutico depende de la alta adherencia a los protocolos de rehabilitación; la corrección adecuada de los factores biomecánicos contribuyentes y la iniciación temprana de intervenciones específicas.
La falta de mejoría clínica significativa después de este período debe motivar a la revaloración diagnóstica, considerando causas alternativas de dolor o sensibilización central. También una nueva evaluación por imagen, especialmente RNM, para detectar progresión hacia roturas completas, retracción o atrofia grasa. Además se debe contemplar de la derivación a un especialista en preservación de cadera para evaluación quirúrgica.8,14
En la Tabla 1 se puede observar un detalle de las intervenciones conservadoras.
Opciones quirúrgicas: reparación abierta versus endoscópicaLa intervención quirúrgica en el síndrome doloroso trocantérico mayor (SDTM) está indicada en una minoría de casos, generalmente en pacientes con dolor lateral persistente, limitación funcional significativa y fracaso de un protocolo conservador exhaustivo que incluya fisioterapia, modificación de carga, infiltraciones biológicas y terapia con ondas de choque. Las indicaciones se fortalecen ante la presencia de patología estructural del tendón glúteo, como roturas parciales o completas, especialmente si se asocian con retracción tendinosa, infiltración grasa muscular, cambios entesopáticos o alteraciones notables de la marcha.22
El objetivo principal del tratamiento quirúrgico es restaurar el mecanismo abductor, aliviar el dolor y recuperar la estabilidad dinámica de la pelvis durante la marcha.
Esto se logra mediante la reinserción del tendón desgarrado al trocánter mayor, generalmente acompañada de bursectomía y descompresión de tejidos blandos adyacentes. Las dos técnicas más utilizadas son la reparación abierta y la endoscópica, cada una con indicaciones, ventajas y consideraciones técnicas particulares.1,2,4
Reparación tendinosa glútea abiertaLa reparación abierta es el abordaje quirúrgico tradicional para roturas grandes, retraídas o complejas del glúteo medio y menor, generalmente en casos crónicos o revisiones. Se realiza mediante un abordaje lateral que permite desbridamiento y reinserción tendinosa con túneles transóseos o anclajes.15,18
Puede incluir procedimientos complementarios como bursectomía trocantérica, liberación de la banda iliotibial, decorticación del trocánter mayor y refuerzos con aloinjertos o autoinjertos en lesiones irreparables.21,22 En roturas irreparables con infiltración grasa avanzada, se emplean transferencias musculares del glúteo mayor o tensor de la fascia lata, las que requieren de experiencia y de rehabilitación especializada.
Los resultados suelen ser favorables, con reducción del dolor en más del 80 % de los casos, mejoría de fuerza y marcha, y ganancia funcional según escalas como Harris Hip Score y WOMAC.21,22 Las desventajas incluyen mayor tiempo quirúrgico, riesgo de complicaciones de partes blandas y recuperación más lenta por disección extensa. A pesar de esto, es la opción preferida en casos complejos o cuando el abordaje endoscópico no es viable.23,24
Reparación endoscópica del tendón glúteoEn las últimas dos décadas, la reparación endoscópica del síndrome doloroso trocantérico mayor ha ganado popularidad por ser mínimamente invasiva y ofrecer buenos resultados en pacientes seleccionados. Se realiza mediante portales artroscópicos que permiten visualizar, desbridar y reparar roturas tendinosas, además de efectuar bursectomía y liberación de la banda iliotibial según necesidad. Sus ventajas incluyen incisiones pequeñas, menor dolor postoperatorio, rehabilitación más rápida y mejor estética.16,17,22
| Intervención | Objetivo terapéutico principal | Nivel de evidencia (Oxford CEBM) | Tiempo estimado de mejoría | Aplicación clínica |
|---|---|---|---|---|
| Ejercicio terapéutico supervisado | Fortalecimiento tendinoso y control motor | Nivel 1-2 (ECA y revisiones sistemáticas) | 6-12 semanas | Tratamiento de primera línea |
| Educación y control de carga | Reducción del estrés mecánico y modificación conductual | Nivel 2-3 (estudios observacionales y consenso experto) | 2-4 semanas | Esencial en todos los pacientes |
| Reducción de peso y control de comorbilidades | Disminución del estrés biomecánico local y sistémico | Nivel 3-4 (estudios de casos y experiencia clínica) | Variable (según estado metabólico) | Recomendado como adyuvante |
| Infiltración con corticosteroides (guiada) | Control sintomático a corto plazo (especialmente en bursitis) | Nivel 1-2 (metaanálisis y ECA para eficacia a corto plazo) | 1-3 semanas | Adyuvante en fase inflamatoria aguda o dolor severo |
| Infiltración con PRP | Estimulación de regeneración tendinosa y modulación del dolor | Nivel 2-3 (ECA heterogéneos y cohortes) | 4-8 semanas | Adyuvante en casos crónicos o refractarios |
| ESWT (ondas de choque extracorpóreas) | Regeneración tendinosa y neuromodulación | Nivel 2 (revisiones sistemáticas y ECA) | 4-12 semanas | Alternativa en casos crónicos no respondedores a terapia |
Estudios reportan éxito del 80-90 %, bajas complicaciones y alta satisfacción, con retorno a la actividad en 3-6 meses. Sin embargo, la técnica requiere experiencia avanzada debido a dificultades en el acceso y fijación tendinosa, especialmente en tendones retraídos o hueso osteoporótico. La selección adecuada y el volumen quirúrgico son claves para el éxito.
Resultados comparativos y consideraciones clínicasSi bien los estudios comparativos directos son limitados y escasos, los ensayos clínicos aleatorizados, la evidencia actual proveniente de series de casos, cohortes emparejadas y metaanálisis sugieren:
- No hay diferencias significativas en resultados funcionales entre la técnica abierta y la endoscópica (medidos por mHHS, EVA y fuerza muscular).
- Tasas de rerrotura similares (5-15 %), aunque con definiciones variables entre estudios.
- Tendencia a recuperación más rápida y menor tiempo de rehabilitación con la técnica endoscópica.
- Menor incidencia de complicaciones de partes blandas y mayor satisfacción del paciente con el abordaje mínimamente invasivo.7,9,20
Los factores clave que deben guiar la elección del abordaje quirúrgico y que sin duda crean un modelo referencia para su aplicabilidad se resumen en la Tabla 2. La decisión entre reparación abierta y endoscópica debe individualizarse en función de variables clínicas y anatómicas.
Propuesta de algoritmo terapéuticoEl manejo del síndrome doloroso trocantérico mayor (SDTM) requiere un enfoque estructurado y escalonado que integre evaluación clínica, estudios de imagen y progresión terapéutica personalizada para optimizar resultados y evitar retrasos diagnósticos.20,22
Paso 1: la sospecha clínica se basa en historia y examen físico, con dolor lateral de cadera y signos como dolor a la palpación del trocánter, pruebas de abducción o Trendelenburg positivas, diferenciando de otras causas musculoesqueléticas o neurológicas.
Paso 2: la confirmación diagnóstica se realiza con ecografía musculoesquelética (US-MS) como método inicial por su capacidad dinámica e intervencionista, y resonancia magnética (RNM) para evaluación detallada de tendinopatía, roturas, atrofia y exclusión de patologías asociadas.
Paso 3: el tratamiento conservador es primera línea, salvo roturas masivas con pérdida funcional, combinando fisioterapia enfocada en fortalecimiento y control neuromuscular, educación y manejo de carga, infiltraciones ecoguiadas con corticosteroides o PRP y, en casos seleccionados, terapia con ondas de choque extracorpóreas (ESWT). Esta fase dura al menos 8-12 semanas.
Paso 4: reevaluación a los 3-6 meses para valorar evolución clínica y funcional mediante escalas validadas para determinar si se debe continuar el tratamiento conservador o escalar.
Paso 5: en caso de persistencia sintomática, se repite RNM para identificar progresión, retracción o diagnósticos alternativos, clave para planificación quirúrgica.
Paso 6: la cirugía se indica en roturas completas o graves con impacto funcional tras mínimo 6 meses de tratamiento conservador, o en dolor refractario con evidencia de insuficiencia abductora. Las opciones incluyen reparación endoscópica en lesiones pequeñas o reparación abierta en casos complejos o revisiones. La selección adecuada y experiencia quirúrgica para optimizar resultados es fundamental.
| Factor | Reparación abierta | Reparación endoscópica |
|---|---|---|
| Tamaño de la rotura / retracción | Preferida en roturas grandes (>2-3 cm), retraídas o crónicas | Ideal para roturas pequeñas a moderadas sin retracción significativa |
| Calidad muscular | Adecuada en casos con infiltración grasa (Goutallier ≥II), especialmente si requiere refuerzo | Mejores resultados en tejidos de buena calidad (Goutallier 0-I) |
| Cirugía de revisión | Técnica de elección por mejor exposición y posibilidad de refuerzo | Mayor dificultad técnica; limitada evidencia en cirugías de revisión |
| Experiencia quirúrgica | Ampliamente realizada; menor exigencia técnica | Requiere entrenamiento específico en artroscopía de cadera |
| IMC / comorbilidades del paciente | Puede requerir planificación cuidadosa; mayor riesgo de complicaciones de la herida | Ventajosa en pacientes con IMC elevado o mayor riesgo de complicaciones de tejidos blandos |
Es por ello que la toma de decisiones debe tener una guía estructurada en la que paso a paso se formule un algoritmo escalonado, tal como se resume en la Fig. 3.
Líneas futuras de investigación y vacíos de conocimientoA pesar del creciente interés clínico y del volumen progresivo de literatura sobre el síndrome doloroso trocantérico mayor (SDTM), persisten vacíos significativos de conocimiento, particularmente en cuanto a resultados quirúrgicos a largo plazo, terapias biológicas, herramientas diagnósticas avanzadas y cronología óptima de la intervención. Superar estas limitaciones mediante investigaciones clínicas y traslacionales robustas resulta esencial para optimizar los algoritmos terapéuticos, mejorar la estratificación de pacientes y favorecer resultados sostenibles en el tiempo.1,2,22
Comparación de técnicas quirúrgicas: eficacia y durabilidadAunque tanto la reparación abierta como la endoscópica del tendón glúteo han mostrado buenos resultados en el corto y mediano plazo, existe escasa evidencia de alto nivel que compare directamente su eficacia a largo plazo, tasas de rerrotura, satisfacción del paciente y costo-efectividad. La mayoría de los datos provienen de estudios retrospectivos o cohortes pequeñas, con alta heterogeneidad en indicaciones quirúrgicas, técnicas operatorias y protocolos de rehabilitación.
Son necesarios ensayos clínicos aleatorizados que empleen:
- Estrategias de reparación estandarizadas (p. ej., fila simple vs. doble).
- Reportes homogéneos de morfología de la rotura.
- Protocolos postoperatorios consistentes.
Asimismo, se requiere seguimiento a largo plazo (>5 años) para determinar la durabilidad de la reparación, la evolución hacia insuficiencia abductora y el desarrollo de cambios degenerativos articulares secundarios a fallos glúteos no tratados o recurrentes.6-8,24
Terapias biológicas y regenerativas: rol actual y potencialEl uso de agentes biológicos como plasma rico en plaquetas (PRP), concentrado aspirado de médula ósea (BMAC) y células madre mesenquimales (MSC, las siglas por su nombre en inglés) genera interés como moduladores del entorno degenerativo en la tendinopatía glútea crónica. Estudios preliminares muestran efectos antiinflamatorios, angiogénicos y anabólicos, aunque los resultados clínicos son heterogéneos y con baja potencia estadística. Las prioridades actuales incluyen estandarizar protocolos, evaluar dosis-respuesta y optimizar técnicas de administración (ecodirigida, intratendinosa, peritendinosa). La investigación traslacional debe profundizar en los mecanismos moleculares y celulares para revertir o frenar la degeneración tendinosa.6-8,24
Incorporación de análisis biomecánico avanzadoEl avance en tecnologías como el análisis de la marcha, sensores portátiles y modelado biomecánico 3D ofrece una oportunidad importante para mejorar la evaluación funcional en pacientes con SDTM. Estas herramientas permiten detectar patrones compensatorios, asimetrías de carga e inestabilidad pélvica no apreciada clínicamente, optimizando la rehabilitación y sirviendo como medidas objetivas para guiar el tratamiento conservador y postoperatorio.6-8,25 Futuras investigaciones deben validar estas tecnologías en grandes cohortes, establecer datos normativos, evaluar su poder predictivo en la respuesta terapéutica y estandarizar su uso para definir el retorno funcional.20-22
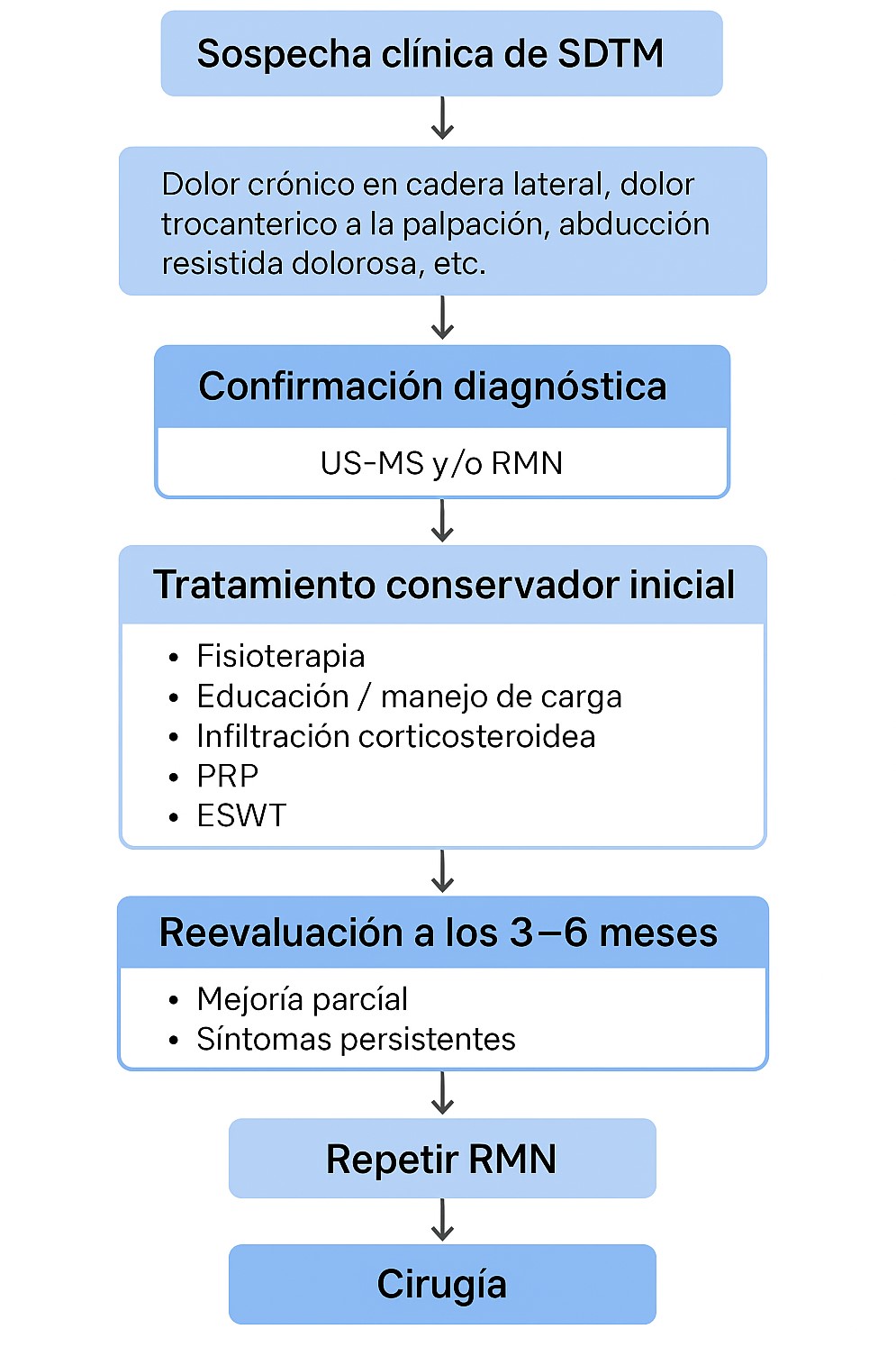
Figura 3. Algoritmo propuesto para la toma de decisiones.
La temporalidad óptima para intervenir en la tendinopatía glútea, ya sea quirúrgica o conservadora, aún no está clara. Se desconoce si un abordaje precoz, antes del daño estructural, podría evitar roturas completas y degeneración muscular irreversible. Futuros estudios deben evaluar si la rehabilitación temprana, o la modulación biológica modifican la evolución de la enfermedad y reducen la discapacidad. Además, la identificación de biomarcadores pronósticos clínicos, imagenológicos o moleculares permitiría una estratificación de riesgo personalizada, mejorando los resultados y el uso eficiente de los recursos terapéuticos.
DISCUSIÓN
La presente revisión confirma que el síndrome doloroso trocantérico mayor (SDTM) es una entidad multifactorial en la cual la tendinopatía del glúteo medio y menor constituye el principal sustrato patológico, más allá del concepto tradicional de bursitis aislada.
La evidencia actual respalda que el diagnóstico debe basarse en una evaluación clínica dirigida, complementada por estudios de imagen —principalmente resonancia magnética y ecografía musculoesquelética— que permiten caracterizar el grado de afectación tendinosa, la presencia de bursitis asociada y los cambios musculares secundarios.
En cuanto al tratamiento, la mayoría de los estudios coinciden en que el manejo conservador estructurado, basado en fisioterapia específica, control de carga y educación del paciente resulta eficaz en un alto porcentaje de casos. Las terapias adyuvantes, como las infiltraciones ecoguiadas, el plasma rico en plaquetas y la terapia por ondas de choque extracorpóreas, han demostrado beneficios variables, especialmente en cuadros crónicos o refractarios. La cirugía se reserva para pacientes con fracaso del tratamiento conservador y evidencia de roturas tendinosas estructurales, con resultados favorables tanto en técnicas abiertas como endoscópicas.
Análisis crítico de la evidencia disponibleA pesar de los resultados alentadores reportados, la calidad global de la evidencia disponible es heterogénea. Muchos estudios presentan limitaciones metodológicas, como tamaños muestrales reducidos, ausencia de grupos control, variabilidad en los criterios diagnósticos y en los protocolos de tratamiento, así como desenlaces clínicos no estandarizados. En particular, la evidencia que respalda el uso de terapias biológicas como el PRP y la ESWT muestra resultados inconsistentes, con diferencias significativas en la preparación del producto, dosis, número de aplicaciones y métodos de evaluación.
En el ámbito quirúrgico, la mayoría de los datos provienen de series de casos y estudios observacionales, con escasez de ensayos clínicos aleatorizados que comparen de manera directa la reparación abierta versus la endoscópica, especialmente a largo plazo.
Estas limitaciones dificultan establecer recomendaciones definitivas y subrayan la necesidad de estudios prospectivos bien diseñados, con seguimiento prolongado y criterios de resultado funcionales homogéneos.
Implicaciones para la práctica clínicaDesde una perspectiva clínica, los hallazgos de esta revisión respaldan un enfoque escalonado y centrado en el paciente para el manejo del SDTM. El reconocimiento temprano de la tendinopatía glútea como causa principal del dolor lateral de cadera permite evitar tratamientos repetitivos e ineficaces dirigidos exclusivamente a la bursa. La implementación de programas de rehabilitación específicos, enfocados en el fortalecimiento de los abductores y la estabilización lumbopélvica, debe constituir la piedra angular del tratamiento inicial.
A partir de la evidencia analizada, se propone un algoritmo terapéutico estructurado que prioriza el diagnóstico temprano y el manejo conservador dirigido como primera estrategia. La evaluación clínica e imagenológica permite estratificar a los pacientes según el grado de compromiso tendinoso y orientar la progresión del tratamiento. La ausencia de mejoría clínica tras un período adecuado de rehabilitación y terapias adyuvantes, así como la presencia de daño estructural significativo, justifican la consideración de tratamiento quirúrgico. Este enfoque escalonado pretende optimizar los resultados funcionales, evitar intervenciones innecesarias y facilitar una toma de decisiones racional en la práctica clínica diaria, adaptada a las características individuales de cada paciente.
Asimismo, la selección adecuada de pacientes para terapias adyuvantes o tratamiento quirúrgico, sobre la base de criterios clínicos e imagenológicos bien definidos, es fundamental para optimizar los resultados. El algoritmo propuesto en esta revisión pretende servir como una herramienta eficiente que facilite la toma de decisiones en la práctica clínica diaria y promueva un uso racional y basado en evidencia de las distintas opciones terapéuticas disponibles.
CONCLUSIONES
El síndrome doloroso trocantérico mayor (SDTM) es un trastorno multifactorial en el que la tendinopatía glútea es la causa principal. Afecta tendones, bursas y musculatura lateral de la cadera, y suele confundirse con otras patologías. El diagnóstico combina examen clínico e imágenes, donde se destacan la RNM como estándar y la ecografía para casos iniciales o intervenciones guiadas.
El tratamiento inicial es conservador, con fisioterapia, educación y manejo de carga, complementado en ocasiones con infiltraciones o PRP. La mayoría mejora en 3-6 meses. La cirugía (abierta o endoscópica) se reserva para casos con roturas o dolor persistente, requiriendo buena selección y experiencia.
El manejo debe ser personalizado y basado en evidencia, buscando evitar retrasos diagnósticos y discapacidad. Tecnologías emergentes en imagen permiten detectar precozmente la degeneración y mejorar la elección terapéutica mediante clasificación fenotípica tendinosa, integrando características estructurales y bioquímicas para optimizar tratamientos.6-8,12-18,20-22,24
REFERENCIAS
- Grimaldi A, Ganderton C, Nasser A. Gluteal tendinopathy masterclass: refuting the myths and engaging with the evidence. Musculoskelet Sci Pract. 2025;76:103253.
- Merrill CA, Fleisig GS, Arceo C, Jebeles NA, Emblom BA. Endoscopic gluteus medius repair. Arthrosc Tech. 2022;11(10):e1787-e1791.
- Meghpara MB, Yelton MJ, Glein RM, et al. Isolated endoscopic gluteus medius repair can achieve successful clinical outcomes at minimum 2-year follow-up. Arthrosc Sports Med Rehabil. 2021;3(6):e1697-e1704.
- Ladurner A, Fitzpatrick J, O'Donnell JM. Treatment of gluteal tendinopathy: a systematic review and stage-adjusted treatment recommendation. Orthop J Sports Med. 2021;9(7).
- Guemara R, Nissen MJ. The greater trochanteric pain syndrome: clinical presentation, diagnosis, and management. Curr Treatm Opt Rheumatol. 2023;9(3):192–203.
- Wang SQ, Guo NY, Liu W, Huang HJ, Xu BB, Wang JQ. Effect of conservative treatment on greater trochanteric pain syndrome: a systematic review and network meta-analysis of randomized controlled trials. J Orthop Surg Res. 2025;20(1):126.
- Bicket L, Cook J, Knott I, Fearon A. The natural history of greater trochanteric pain syndrome: an 11-year follow-up study. BMC Musculoskelet Disord. 2021;22(1):1048.
- Giai Via R, Elzeiny A, Bufalo M, Massè A, Giachino M. Endoscopic management of greater trochanteric pain syndrome (GTPS): a comprehensive systematic review. Eur J Orthop Surg Traumatol. 2024;34(6):3385–3394.
- He Y, Lin Y, He X, Li C, Lu Q, He J. The conservative management for improving Visual Analog Scale (VAS) pain scoring in greater trochanteric pain syndrome: a Bayesian analysis. BMC Musculoskelet Disord. 2023;24(1):423.
- Pianka MA, Serino J, DeFroda SF, Bodendorfer BM. Greater trochanteric pain syndrome: Evaluation and management of a wide spectrum of pathology. SAGE Open Med. 2021;9:20503121211022582.
- Aicale R, Tarantino D, Maffulli N. Basic science of tendons. En: Gobbi A, Espregueira-Mendes J, Lane JG, Karahan M (eds). Bio-orthopaedics: a new approach. Berlin, Heidelberg: Springer; 2017. pp. 249–273.
- Aicale R, Tarantino D, Maffulli N. Overuse injuries in sport: a comprehensive overview. J Orthop Surg Res. 2018;13(1):309.
- Tarantino D, Palermi S, Sirico F, Corrado B. Achilles tendon rupture: mechanisms of injury, principles of rehabilitation and return to play. J Funct Morphol Kinesiol. 2020;5(4):95.
- Tarantino D, Palermi S, Sirico F, Balato G, D'Addona A, Corrado B. Achilles tendon pathologies: how to choose the best treatment. J Hum Sport Exerc. 2020;15(4):S1300–S1321.
- Tarantino D, Aicale R, Maffulli N. Achilles tendinopathy. En: Bhandari M (eds). Evidence-Based orthopedics. New Jersey, Hoboken; John Wiley & Sons; 2021. pp. 849–852.
- Loiacono C, Palermi S, Massa B, et al. Tendinopathy: pathophysiology, therapeutic options, and role of nutraceutics. A narrative literature review. Medicina (Kaunas). 2019;55(8):447.
- Aicale R, Tarantino D, Maffulli N. Non-insertional achilles tendinopathy: state of the art. En: Canata GL, d'Hooghe P, Hunt KJ, Kerkhoffs GMMJ, Longo UG (eds). Sports injuries of the foot and ankle. Berlin, Heidelberg: Springer; 2019. pp. 359–367.
- Bisaccia DR, Aicale R, Tarantino D, Peretti GM, Maffulli N. Biological and chemical changes in fluoroquinolone-associated tendinopathies: a systematic review. Br Med Bull. 2019;130(1):39–49.
- Tarantino D, Mottola R, Resta G, et al. Achilles tendinopathy pathogenesis and management: a narrative review. Int J Environ Res Public Health. 2023;20(17):6681.
- de Sire A, Lippi L, Mezian K, et al. Ultrasound-guided platelet-rich-plasma injections for reducing sacroiliac joint pain: a paradigmatic case report and literature review. J Back Musculoskelet Rehabil. 2022;35(5):977-982.
- Pellegrino R, Di Iorio A, Filoni S, et al. Radial or focal extracorporeal shock wave therapy in lateral elbow tendinopathy: a real-life retrospective study. Int J Environ Res Public Health. 2023;20(5):4371.
- Maffulli N, Aicale R, Tarantino D. Tendinopathy of the achilles tendon. En: Allegra F, Cortese F, Lijoi F (eds). Ankle joint arthroscopy: a step-by-step guide. Berlin, Heidelberg: Springer; 2020. pp. 227–237.
- Maffulli N, Wong J, Almekinders LC. Types and epidemiology of tendinopathy. Clin Sports Med. 2003;22(4):675-692.
- Maffulli N, Aicale R, Tarantino D. Autograft reconstruction for chronic achilles tendon disorders. Tech Foot Ankle Surg. 2017;16(3):117.